L’histoire de la médecine est notamment remarquable par l’irrégularité de son rythme : les avancées se font volontiers par à-coups fulgurants, qui bien souvent résultent des retombées impromptues de découvertes dans des branches voisines de celle que l’on considère. La chirurgie des strabismes, ambulatoire et réglée d’aujourd’hui, est le fruit d’une telle histoire.
Cette brève revue n’a pas pour objet de la retracer, mais simplement d’en souligner quelques fulgurances et de s’interroger sur les raisons de celles-ci et sur leur perception, par le corps médical et par la société, en France, dans les décennies qui suivirent l’épique intervention du 26 octobre 1839 à Berlin.
Les prodromes de la chirurgie des strabismes : le trop célèbre “chevalier” Taylor
Les débuts légendaires de la chirurgie des strabismes remontent au milieu du XVIIIe siècle et se confondent avec la geste du “chevalier” John Taylor (1703-1772), charlatan notoire, le plus célèbre – ou plutôt l’unique voire le premier, la spécialité n’existant pas encore – des chirurgiens ophtalmologistes de son temps ; chirurgien du roi George II, de Bach, de Haendel, qui parcourut l’Europe dans son carrosse décoré de peintures d’yeux, rendant aveugles les patients par centaines (Figure 1) et clamant partout son génie, décrit par ses soins avec force détails dans son autobiographie en deux volumes, The life and extraordinary history of the chevalier John Taylor. Le Mercure de France indique ainsi, en 1737 : « M. le docteur Taylor, oculiste du roi de la Grande-Bretagne, est arrivé depuis peu à l’hôtel de Londres, rue Dauphine, à Paris, où il se propose de rester jusqu’au commencement de juillet, après quoi il partira, pour se rendre en Espagne. Il nous prie de publier les découvertes qu’il a faites de redresser les yeux des louches par une opération prompte, presque sans douleur et sans crainte d’aucun accident. » Sans surprise, il prétendit en effet traiter les strabismes en sectionnant les nerfs oculomoteurs de l’œil dévié à travers la conjonctive. Croyant ce faire, peut-être réalisa-t-il sans le savoir les premières ténotomies partielles*, aboutissant par erreur à certaines corrections chirurgicales… Ceci fait, il appliquait un pansement occlusif sur l’œil fixateur, laissant l’œil opéré apparemment redressé suite à la chirurgie, et quittait la ville avant que la supercherie ne fût révélée. Il est probable que la réputation fumeuse et durable laissée par ces pratiques dans les mémoires ait calmé les ardeurs chirurgicales de certains et retardé d’autant plus l’avancée de la discipline.

Figure 1. Caricature du chevalier John Taylor par Thomas Patch, 1770
On notera la rangée d’yeux brodés sur son frac et la légende en italien : le chevalier Taylor me fait pleurer. Cette caricature le représente énucléant un patient et montre cependant la réalité des interventions chirurgicales sur les yeux avant l’ère de l’anesthésie. En effet, si l’on conseille alors volontiers au patient de boire un ou deux verres d’alcool avant l’opération, ni les anesthésiques locaux ni les anesthésies générales n’ont encore été découverts et le rôle des aides opératoires, maintenant fermement la tête du patient – mais ne pouvant l’empêcher de bouger les yeux –, est donc primordial.
© The British Museum
Morceaux choisis de la description de la ténotomie du muscle droit médial selon la méthode opératoire de Dieffenbach, sur un malade assis (2)
Un aide est chargé de tenir la tête de l’opéré et de soulever la paupière supérieure : il ne doit s’occuper d’aucune autre partie de l’opération. Cette tâche est déjà assez difficile, car si l’on opère des enfants souvent très indociles, il faut une extrême attention pour suivre leurs mouvements et pour conserver la position donnée à la paupière. Si l’aide l’abandonne, l’opération la mieux commencée peut échouer ; il est quelquefois très difficile de relever cette paupière, parce que l’instrument arrêté par les crochets plantés dans la conjonctive, ne peut être mis en mouvement sans déplacer les érignes* ; alors l’œil est tiraillé dans des sens différents, et les mouvements rapides et multipliés du globe de l’œil finissent quelquefois par détacher les crochets : il faut alors tout recommencer.
Un deuxième aide se place devant le malade : il est chargé de tenir la paupière inférieure en bas, avec une double érigne* mousse, et pour ne pas gêner l’opérateur, il doit se mettre à genoux aux pieds de l’opéré.
Un troisième aide, placé vis-à-vis de l’opérateur et à côté du malade, doit tenir les crochets implantés dans l’œil afin d’écarter les lambeaux de la membrane muqueuse ; il doit aussi avoir de petits morceaux d’éponge placés dans des pinces, afin d’enlever le sang à mesure qu’il s’écoule dans la plaie.
Le quatrième aide se place derrière le chirurgien : il doit prendre et donner les instruments lorsque l’opérateur en a besoin. (…)
On doit enfoncer brusquement un petit crochet dans l’angle où l’œil est caché. On soulève avec cet instrument la conjonctive qui sert à ramener l’œil au dehors ; ensuite on place sur la paupière inférieure une large érigne* double afin de l’abaisser, et on la confie à un aide qui doit la tenir sans faire aucun mouvement. (…) Entre les deux petites érignes* qui soulèvent la muqueuse on fait une petite incision avec le bistouri. (…) En tirant l’érigne sur le globe de l’œil, on voit, vaguement il est vrai, une petite bandelette aplatie et écrasant un peu la sclérotique. C’est dans cette dépression qu’il faut plonger le crochet pour saisir le muscle : on achève la dissection avec les petits ciseaux, et ensuite on soulève le muscle. C’est dans ce moment qu’il faut passer la curette entre le globe de l’œil et le muscle, afin de le détacher dans toute sa longueur des brides celluleuses qui pourraient encore le retenir.
Lorsque, par les mouvements de la curette, on a acquis la certitude du débridement total du muscle, on fait passer entre ce dernier et la sclérotique de petits ciseaux recourbés avec lesquels on le coupe en travers.
L’œil vient se placer dans le centre des paupières, et l’on achève l’opération en enlevant avec précaution toutes les érignes* qui ont servi à rendre l’œil immobile.
Les débuts de la chirurgie des strabismes (1839-1846) : une “orgie opératoire”
Les véritables débuts de la chirurgie des strabismes remontent à 1839 : en 1838, le chirurgien Georg Stromeyer (1804-1876) suggère dans un livre d’orthopédie de traiter le strabisme en coupant le muscle qui en serait responsable (1). Le 26 octobre 1839, Johann Dieffenbach (1792-1847), chirurgien en chef de La Charité à Berlin, met en pratique cette suggestion sur un enfant de 7 ans présentant un strabisme convergent unilatéral. L’opération (encadré) (Figures 2 et 3) est un succès. Dieffenbach en publie le récit le 13 novembre 1839 (3). Stromeyer et Dieffenbach seront couronnés à Paris par le prix Monthyon de l’Académie des sciences en 1844.
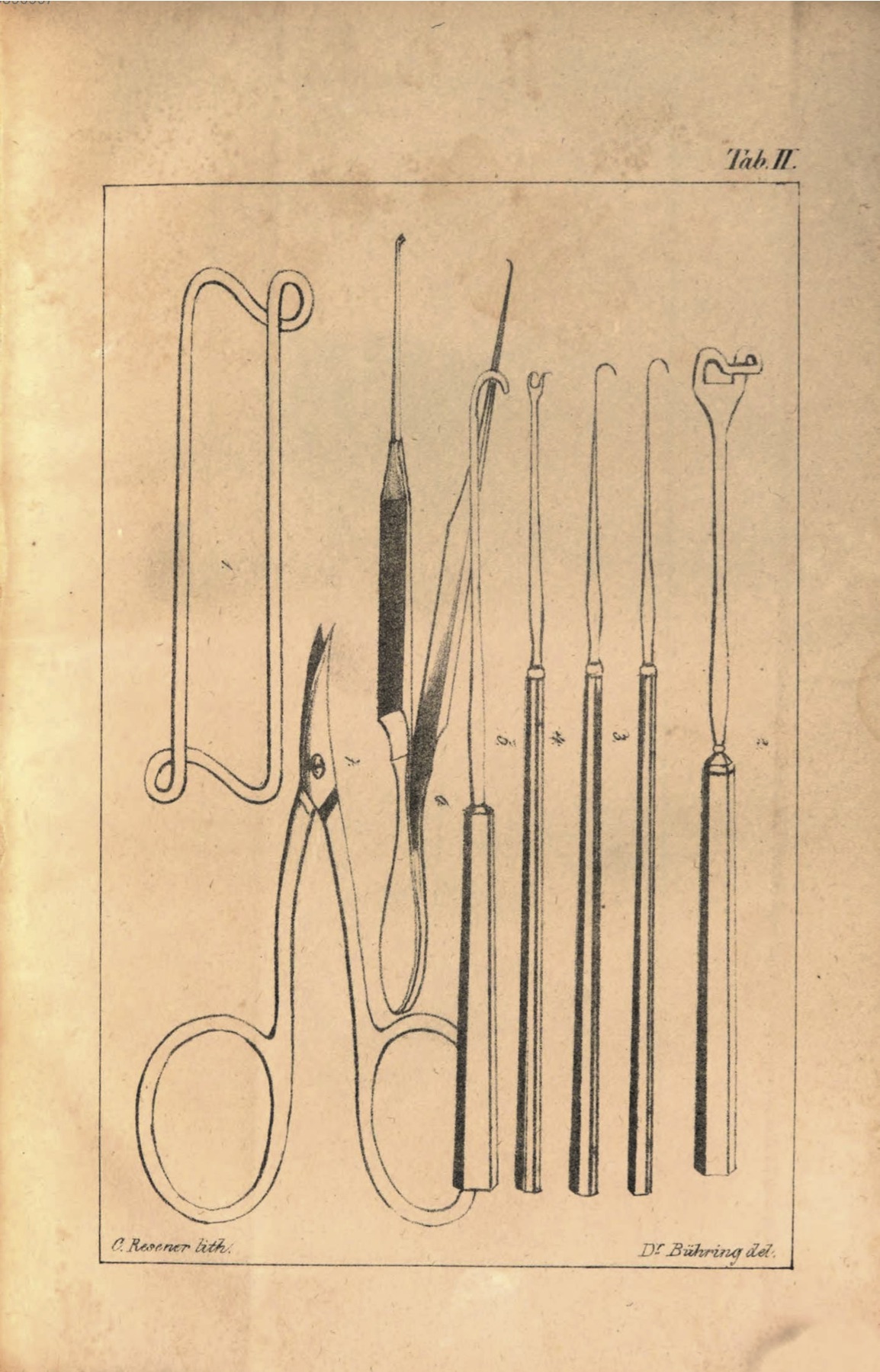
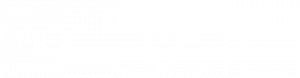
Figure 2. Les instruments nécessaires à la chirurgie du strabisme par Dieffenbach, 1842
Il s’agit de la deuxième planche du livre de Dieffenbach de 1842, représentant les sept sortes d’instruments nécessaires à l’opération du strabisme : 1° écarteur à paupière de Pellier pour la paupière supérieure ; 2° écarteur à paupière pour la paupière inférieure ; 3° deux crochets à conjonctive ; 4° crochet double ; 5° crochet à muscle mousse ; 6° pince à griffes ; 7° ciseaux à bout rond. On est frappé par le fait que le contenu de cette boîte, hormis l’absence de porte-aiguille et de blépharostat moderne, est assez proche de celui utilisé de nos jours.
© Bayerische StaatsBibliothek digital
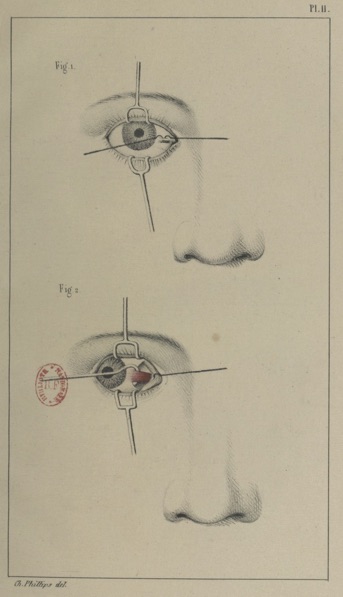
Figure 3. Deuxième temps de l’opération du strabisme par Phillips, 1841
Illustration de Phillips, décrivant la technique de Dieffenbach (cf. encadré), dans son ouvrage de 1841 : La ténotomie sous-cutanée.
© Gallica
Entre temps, en quelques mois seulement, l’opération du strabisme devient extrêmement populaire à travers le monde et les chirurgiens alignent leurs exploits : dès 1841, Martins à Rio de Janeiro rapporte 82 opérations de ce type, Guthrie à Londres 340, Cunier à Bruxelles 800, etc. Dieffenbach rapporte, trois ans après sa publication princeps, avoir pratiqué 1 200 chirurgies de strabisme. En France, plusieurs médecins à Paris -Paul Guersant et Jules Guérin aux Enfants-malades, Henri Bouvier à la Pitié puis aux Enfants-malades, Alfred Velpeau et Jean Dufresse de Chassaigne à la Charité – et Amédée Bonnet à Lyon – s’emparent aussitôt de cette technique pour la pratiquer très largement, jetant ainsi les bases de la chirurgie du strabisme dans des ouvrages dédiés (4-8). Le nombre de patients rapportés dans les séries publiées quelques mois seulement après l’introduction de la technique paraît impressionnant. Au phénomène de mode s’ajoutent cependant trois éléments à considérer : l’incidence importante des strabismes aux balbutiements de la correction optique, le fait qu’aucun patient n’avait été jusqu’alors opéré, et le nombre restreint de médecins pratiquant cette intervention.
Ceux-ci pratiquent la chirurgie dite “orthopédique” au sens large, dont le strabisme fait alors partie, en tant que « vice de coordination de l’action musculaire » (3). En effet, l’ophtalmologie n’est pas encore une discipline universitaire – il faudra pour cela attendre 1879. Dans les hôpitaux, les chirurgies oculaires sont donc réalisées par les chirurgiens, généralement en fin de programme opératoire, tandis que l’ophtalmologie médicale, qui explose dans la seconde partie du XIXe siècle suite à l’invention de l’ophtalmoscope en 1851, est pratiquée par les médecins. À partir de 1832 naissent cependant à Paris plusieurs cliniques privées d’ophtalmologie, notamment celles de Jules Sichel (1802-1968) puis de Louis Desmarres (1810-1882), où la discipline naissante est enseignée à des élèves venus du monde entier, tel Albrecht von Graefe.
Il est bien difficile d’imaginer aujourd’hui les conditions de ces premières chirurgies du strabisme au début des années 1840 : l’anesthésie générale ne sera introduite qu’en 1846, l’anesthésie locale en 1884 ; l’histoire de l’antisepsie chirurgicale ne commence péniblement qu’après la publication de la théorie des germes par Louis Pasteur en 1865. La précision des descriptions de la technique opératoire nous permet néanmoins de nous en faire une idée : il ne faut pas moins de quatre aides opératoires pour procéder sur un malade installé sur une chaise, ainsi que le chirurgien (voir encadré). Les suites, notamment en cas de strabisme de grand angle, peuvent être compliquées par une inflammation importante, nécessitant un alitement, des débridements successifs de la plaie, des compresses froides jour et nuit, une saignée, quelques applications de sangsues à la tempe, etc. (2).
Même si les échecs sont fréquents, certains s’étonneront peut-être de la possibilité même de succès avec une telle technique et du fait que la ténotomie* du droit médial n’ait pas entraîné systématiquement une impotence musculaire – la section du tendon, proche de son insertion sclérale, succède en effet bientôt à celle du muscle lui-même (myotomie* des débuts). Des autopsies de patients ayant été opérés selon cette technique montrent en fait rapidement la « soudure postérieure » du muscle droit médial, permettant souvent (mais de façon insuffisamment prédictible) l’obtention d’un aspect esthétique et d’une motilité satisfaisants, et autorisant d’ailleurs des ré-interventions sur un muscle déjà opéré.
Plusieurs textes témoignent du succès incroyable des débuts de la chirurgie des strabismes : « Cette opération provoqua un enthousiasme universel ; des légions de strabiques faisaient la queue à la porte des opérateurs. Ce fut une véritable orgie opératoire ; tous les louches se mettaient à la myotomie* oculaire, après quoi, ou bien ils étaient redressés, ou bien ils louchaient en sens opposé. » (9) (Figure 4)

Figure 4. Le strabisme par Honoré Daumier, 1841
Cette caricature du génial Daumier date du 11 avril 1841, à l’acmé de l’“âge d’or” (en termes de nombre d’interventions) de la chirurgie du strabisme, née 1 an et demi plus tôt. Le patient a subi, (sans anesthésie ni antisepsie) une myotomie* d’un muscle droit latéral (ou des deux) pour un strabisme divergent et présente désormais une ésotropie consécutive. « Les Dieffenbach » ; ainsi appelle-t-on alors rapidement ces patients, du nom devenu fameux dans le grand public de l’inventeur de la chirurgie du strabisme.
© La Caricature du 11 avril 1841
Les lents perfectionnements de la chirurgie des strabismes (1847‑1879)
À l’engouement initial succède une longue période de calme, voire de découragement, accentuée par des échecs successifs, certains médiatisés, comme celui de la Comtesse Ida von Hahn-Hahn, femme de lettres, qui se fit opérer par Dieffenbach lui-même quelques mois après le premier patient. Cette dernière perdit la vue de son œil opéré du fait, selon elle, des négligences d’un aide-chirurgien, et selon Dieffenbach de l’imprudente conduite de la comtesse, qui avait écrit et lu le soir même de l’opération… Louis de Saint-Germain décrit bien ce mouvement, quelques années après “l’orgie opératoire” des débuts : « Cette ardeur a été remplacée par une indifférence générale qui n’est peut-être pas plus réfléchie. Heureusement qu’il reste quelque chose de tout ce mouvement, c’est l’enseignement qui résulte des fautes commises ; ce sont aussi les travaux sérieux qu’a provoqués l’attention généralement fixée sur ce point. » Car c’est paradoxalement pendant cette période de relatif calme strabologique qu’est la deuxième moitié du XIXe siècle, que deux avancées majeures vont profiter grandement à la chirurgie du strabisme.
La première de ces avancées est l’apparition de l’anesthésie générale. Là encore, l’engouement initial est incroyable ; lui ne faiblira jamais. Comme pour l’opération du strabisme, c’est une incroyable traînée de poudre : le 16 octobre 1846 Morton réalise à Boston la première anesthésie chirurgicale à l’éther. L’article est publié le 18. L’appareil est breveté le 28 et envoyé à Londres, Paris et Constantinople. Le 15 décembre Fisher l’utilise à Saint-Louis à Paris. Au premier rang des pionniers de l’anesthésie générale sont les chirurgiens pédiatres. Paul Guersant, dans son Traité de chirurgie des enfants (1864), écrit : « Il est une foule de circonstances où le chloroforme nous paraît très indiqué, et nous devons dire que, l’ayant mis en usage chez plus de cinq ou six mille enfants, nous ne redoutons jamais d’anesthésier » (6). Au sujet des chirurgies de strabisme, qu’il rapporte avoir lui-même pratiquée 60 fois dans la seule année 1841 (avant l’apparition de l’anesthésie) il écrit, en 1864 : « Nous avons opéré sans anesthésier l’enfant ; mais nous ne redoutons pas d’employer en inhalation un mélange à parties égales de chloroforme et d’éther » (6). Il décrit ensuite les deux modes d’installation du patient : sans anesthésie (sur une chaise), ou avec (allongé sur un lit). Bientôt, dans son service aux Enfants-malades, l’anesthésie générale deviendra la règle pour la chirurgie du strabisme. L’aide naguère chargé de maintenir le patient est désormais chargé de l’endormir. En parallèle, « l’ophtalmostat* » remplace les deux écarteurs à paupières, ce qui permet de s’affranchir de deux aides sur les quatre.
Le second progrès est l’antisepsie. Un an avant la publication princeps de Pasteur, il est intéressant de noter que l’eau était déjà utilisée en fin d’intervention : « L’opération terminée, on lave l’œil à l’eau fraîche ; on le fait fermer, et pendant au moins vingt-quatre ou quarante-huit heures, on fait des lotions d’eau. On laisse sur l’œil une compresse de linge mouillé. Il est prudent de faire rester l’opéré pendant deux ou trois jours dans la chambre modérément éclairée. » (6) Sous l’influence de Louis Pasteur et Jacques-Joseph Grancher, à la suite de Lister outre-Manche (1867), la méthode antiseptique entre en usage dans le service de chirurgie des Enfants-malades, en per- et post-opératoire, au point qu’elle apparaisse déjà comme une évidence dans le traité de chirurgie de Louis de Saint-Germain en 1883 (9), cinq années seulement après le célèbre discours de Pasteur aux chirurgiens. Ainsi peut-il écrire, au sujet de la chirurgie des strabismes : « Il n’y a plus lieu de mentionner, autrement que pour mémoire, les phlegmons* de l’œil auxquels les anciens procédés opératoires ont donné autrefois naissance. L’emploi du pansement antiseptique, en s’ajoutant aux autres précautions, que l’on sait maintenant prendre, contribuera encore à écarter ces troubles. » (9) Il faudra cependant quelques controverses et plusieurs décennies, pour que ces usages se généralisent progressivement en France et en Europe.
Malgré ces progrès à l’origine d’une amélioration des conditions d’exercice de la chirurgie du strabisme, celle-ci demeure un traitement peu satisfaisant : l’amblyopie* est considérée comme étant toujours la conséquence de la déviation et comme étant curable par la chirurgie. La connaissance des amétropies* est médiocre et d’ardentes controverses opposent les partisans de deux traitements de la myopie : par section du muscle oblique inférieur ou par section du muscle oblique supérieur, supposés l’un ou l’autre être la cause de la myopie par leur déformation du globe…
La naissance d’une spécialité – l’ophtalmologie – et d’une sur-spécialité – la strabologie (1879-1896)
La fin du XIXe siècle marque la naissance explosive d’une spécialité, pratiquée par une poignée de médecins qui peu à peu s’y consacrent principalement ou exclusivement. À l’oculistique succède l’ophtalmologie. Les développements sont très rapides, nourris des progrès de l’optique et du succès fulgurant de l’ophtalmoscopie. L’université entérine une évolution déjà ancrée dans les pratiques en dehors des hôpitaux : la première chaire d’ophtalmologie et la clinique ophtalmologique de l’Hôtel-Dieu sont inaugurées à Paris en 1879 ; Photinos Panas en est le premier titulaire. Il fonde en 1881, avec Landolt et Poncet, les Archives d’ophtalmologie, qui viennent concurrencer les Annales d’oculistique. Chaires et services d’ophtalmologie sont crées les uns après les autres dans les mois et les années qui suivent. La strabologie, qui jusqu’alors était considérée comme une branche de l’orthopédie chirurgicale, va quitter ce giron pour trouver tout naturellement sa place au cœur de cette nouvelle spécialité.
En 1893, la Société française d’ophtalmologie a dix ans. Trois ans plus tôt a été prise la décision de rédiger et de présenter un rapport annuel. Le premier de ces rapports, en 1891, est consacré au traitement des affections des voies lacrymales, le second, en 1892, aux ophtalmoplégies, et enfin le troisième, en 1893, au traitement des strabismes (10). Il est confié à Henri Parinaud, ophtalmologue à la Pitié-Salpêtrière. Est mesuré à sa lecture le chemin considérable parcouru en quelques années. Parinaud insiste sur la physiopathologie des strabismes et leur double nature sensorielle et motrice. La première partie du rapport est consacrée au traitement optique ou fonctionnel du strabisme, notion tout à fait nouvelle ; l’importance du port permanent de la correction optique totale, déterminée après une cure d’atropine de huit jours, est affirmée ; la place de l’occlusion de l’œil sain dans le traitement de l’amblyopie*, proposée par Javal, est discutée, etc. La deuxième partie aborde le traitement chirurgical ; Parinaud décrit les techniques disponibles : ténotomie* plus ou moins débridement de la capsule adjacente pour majorer les effets de la ténotomie*, ténotomie partielle*, proposée par von Graefe quelques années plus tôt, avancement musculaire par ténotomie* puis suture du tendon en avant de son insertion, telle que proposée par Critchet – l’ancêtre des chirurgies de renforcement musculaire par plissement ou résection musculaire. La troisième partie, enfin, détaille les indications. Le traitement des strabismes est à présent conçu comme une prise en charge coordonnée, souvent longue et complexe, dont la chirurgie n’est qu’une étape, indissociable des autres. La strabologie moderne est née.En 1896, année qui clôt cette frise historique, paraît un autre ouvrage fondateur : Le Manuel théorique et pratique du strabisme, d’Emile Javal, dont la lecture en parallèle de celle du rapport de Parinaud préfigure déjà les querelles du siècle à venir autour des indications et de la nature des rééducations orthoptiques (11).
Conclusion
La médecine n’échappe pas aux modes, aux querelles d’égo ni à l’influence du siècle. En parcourant l’aurore de la strabologie, considérée de différents points de vue, on est frappé par plusieurs contrastes, comme celui entre le perfectionnement des instruments et les conditions effroyables d’une chirurgie réalisée en fin de programme, sans anesthésie ni antisepsie, par des chirurgiens polyvalents. Ce sont ces conditions externes qui limitent d’abord les progrès techniques, la chirurgie devant s’effectuer en un temps record, et se limitant donc nécessairement à la section d’un muscle ou d’un tendon dans un environnement sonore difficile à concevoir.
L’évolution de la strabologie, de l’ophtalmologie et de la médecine, va se poursuivre au gré de multiples et fascinants rebondissements, animés par des discussions passionnées dont témoignent les archives des sociétés et journaux scientifiques. L’étude de leur histoire nous enseigne que ce qui apparaît parfois comme une conclusion n’est jamais que le début d’un nouveau chapitre. •